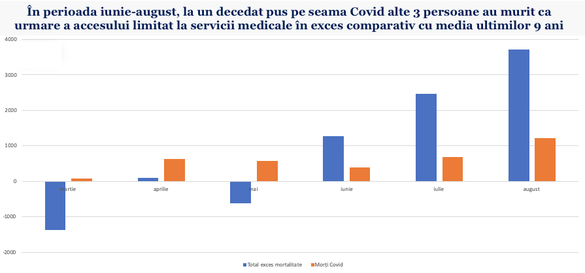
Concentrarea resurselor financiare și medicale aproape exclusiv pentru combaterea pandemiei de Coronavirus, dar și panica indusă de retorica guvernamentală și de mass-media care a îndepărtat populația de spitale, au făcut mai multe victime decât Covid-19 în primele 6 luni de pandemie. Situația s-a agravat mai ales în lunile de vară, în care s-a atins un nivel al mortalității record, specific lunilor de iarnă. Cel puțin așa reiese din datele Institutului Național de Statistică (INS), potrivit cărora, în perioada iunie-august în România s-au înregistrat 7.441 decese în plus față de media ultimilor 9 ani, din care mai puțin de o treime, 2.291, puse oficial de autorități pe seama Covid-19.
Iar perspectivele sunt sumbre. Criza de medicamente, limitarea accesului la servicii medicale și prăbușirea spitalizărilor (justificate de autorități ca măsuri de protejare a sistemului medical, care să nu se "infecteze" și aglomereze) nu numai că au cauzat mai multe decese, dar au înrăutățit considerabil starea de sănătate a populației, în special a bolnavilor cronici. Astfel, aceștia au devenit mult mai vulnerabili nu numai la bolile de care deja suferă, dar și la o potențială infectare cu Covid. Ceea ce va conduce, foarte probabil, în perioada următoare la un rezultat contrar celui vizat de autorități: la o aglomerare a sistemului medical și așa supraaglomerat pe segmentul Covid.
Ca urmare a faptului că în primele luni ale anului mortalitatea a fost în scădere comparativ cu anii precedenți, cifrele de la începutul crizei Coronavirus, din martie până la finalul lunii august, sunt relativ mai bune. Numărul deceselor în exces față de media ultimilor 9 ani a fost în perioada martie-august de 5.506, din care 3.621 decese Covid-19.
Scăderea mortalității în perioada martie-mai ar putea fi explicată nu numai prin trend-ul de la începutul anului, ci și prin faptul că prin închiderea populației și economiei în perioada stării de urgență n-au au mai avut loc o serie de decese, precum cele cauzate de accidente de mașină, accidente de muncă, etc. Totuși, în celelalte state europene care au impus "lockdown-uri" s-a observat o tendință contrară, în această perioadă fiind înregistrat un vârf al excesului de mortalitate.
Începând cu luna iunie însă, așa cum remarca Profit.ro, situația s-a modificat dramatic. În luna respectivă a fost înregistrat un exces de mortalitate de 1.270 de persoane comparativ cu media respectivelor luni din ultimii 9 ani (+6,4%), din care numai 390 de decese au fost puse pe seama Covid.
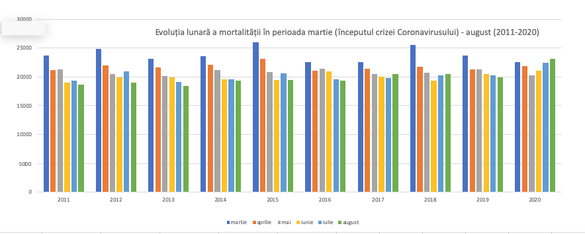
Evoluția mortalității în perioada martie-august din ultimii 10 ani (Sursa: INS)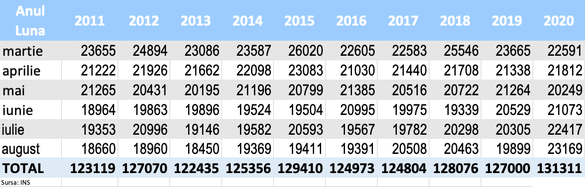
În august s-a înregistrat un nivel record absolut al mortalității pentru lunile de vară, caracteristic de obicei lunilor de iarnă cu epidemie de gripă, diferența față de media lunilor august din ultimii 9 ani fiind de 3.712 decese, cu 20% în plus, din care numai 1.209 puse pe seama Covid.
Mortalitatea din august 2020 a fost mai ridicată cu 13% (sau 2.661 decese suplimentare) peste cea mai letală lună august din ultima decadă, cea din 2017, când s-au înregistrat 20.508 decese.
Cum poate fi explicat acest fenomen, mai ales că în această perioadă nu a fost anunțată nicio altă epidemie?
Argumentul unor specialiști, potrivit cărora ar fi vorba tot de morți Covid putea fi valabil în primele luni ale pandemiei, nu începând cu luna iunie, când decesele cauzate de Covid erau mai degrabă supraevaluate, nemaifiind necesară demonstarea faptului că virusul a fost factor determinant sau măcar declanșator al decesului.
Mult mai valabilă este explicația că aceste decese au fost rezultatul limitării accesului bolnavilor la serviciile medicale.
O parte dintre acești bolnavi au fost victimele alarmismului din retorica guvernamentală și a mass-media, care a indus un sentiment generalizat de panică, fiind promovată ideea că “intrarea într-un spital” garantează îmbolnăvirea cu Covid.
Potrivit unui studiu efectuat de Observatorul Român de Sănătate (ORS), procentul pacienților panicați, cel puțin în rândul bolnavilor cronici, este însă redus. Doar 13% din bolnavii chestionați de ORS cu privire la dificultatea de a obține medicamentele necesare susțin că anxietatea referitoare la infectarea cu SARS-COV-2 a fost determinantă. Procentul este unul redus comparativ cu cel de 56,6% care au invocat absența acestora din farmacii (ca urmare a războiului protecționist declanșat de guverne ca “strategie” de luptă împotriva Covid-19, care a afectat lanțul de alimentare a farmaciilor cu medicamente), cu cel de 30% care au menționat imposibilitatea obținerii prescripției medicale necesare de la medicul de familie sau medicul specialist sau cu cel de 26% care au denunțat dificultatea de a se deplasa la farmacie din cauza restricțiilor de circulație impuse.
Sursa: Observatorul Român de Sănătate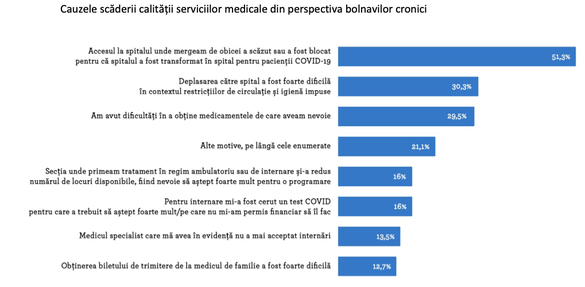
Faptul că anxietatea indusă de mesajele publice alarmiste a contat, însă nu a fost decisivă, reiese și dintr-un sondaj efectuat de ORS în rândul medicilor de familie. Printre motivele enumerate de medicii de familie pentru care pandemia a avut un efect negativ asupra accesului pacienților cronici la servicii medicale, teama pacienților de COVID-19 a fost enunțată de 34,5% din respondenți, iar restricțiile de deplasare impuse de autorități de 5,8% dintre respondenți.
Factorul cel mai important invocat de medicii de familie (74,7% dintre medicii respondenți) este accesul restricționat la serviciile medicale din spitale/ambulatoriile de specialitate.
Drept urmare, nu este nicio surpriză că peste jumătate (51,4%) dintre bolnavii care au perceput ca negativ impactul pandemiei asupra serviciilor medicale primite consideră că afecțiunea cronică de care suferă s-a agravat în perioada pandemiei, și peste trei sferturi (77,5%) afirmă că au în continuare dificultăți în a accesa serviciile medicale de care au nevoie.
De altfel, la nivel internațional, experții medicali au atras atenția asupra pericolului concentrării exclusiv pe pandemia de Covid și ignorării celorlalte boli (precum tuberculoza, SIDA, etc), aceștia anticipând o majorare considerabilă a mortalității cauzată de ignorarea celorlalte maladii în ani următori. Ce surprinde în cazul României este faptul că acest exces de mortalitate se înregistrează deja. În Europa occidentală situația a fost una opusă: după un vârf al mortalității în exces care a coincis cu impunerea de lockdown-uri, în prezent (cu câteva excepții: Spania, Belgia și Olanda) mortalitatea a coborât la un nivel normal.
Accesul la serviciile medicale și, în special, limitarea drastică, prin acte legislative, a internărilor sunt factorul cel mai important care explică evoluția îngrijorătoare a mortalității din România din perioada iunie-august și, probabil și din lunile următoare, pentru care INS nu a prezentat încă datele.
Pentru că, în pofida declarațiilor publice făcute de oficiali, privind aglomerarea sistemului sanitar, adevărul este cu totul altul: numai capacitățile alocate Covid sunt în pericol de aglomerare, în rest spitalele fiind practic “goale”.
Sursa: Observatorul Român de Sănătate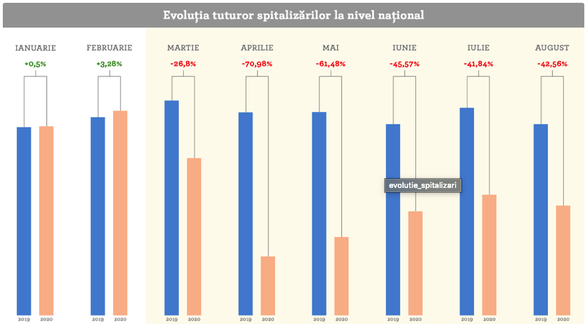
Motivul: pe 23 martie guvernul liberalo-militar a emis un act normativ prin care “pentru o perioadă de 14 zile, se suspendă internările pentru intervențiile chirurgicale și alte tratamente și investigații medicale spitalicești, care nu reprezintă urgență și care pot fi reprogramate. De asemenea, se suspendă consultațiile programate și programabile, în structurile ambulatorii ale spitalelor publice și private. În termen de 48 de ore se externează toți pacienții care nu reprezintă urgențe și care nu necesită obligatoriu acordarea îngrijirilor medicale în spital.”
Apoi, pe 29 martie, debutează o sarabandă de ordine ale ministrului sănătății, primul dintre acestea, reducând “cu până la 80% internările programate, precum intervențiile chirurgicale programate pentru pacienții cronici în unitățile sanitare cu paturi din centrele universitare, și până la 50% față de luna februarie activitatea din ambulatorii”.
Pe 14 aprilie, sunt introduse câteva excepții pentru pacienții cronici care necesită intervenții diagnostice “a căror temporizare poate duce la reducerea șanselor de supraviețuire”.
Ministrul decide ca de-abia pe 29 mai să poată fi reluate internările și intervențiile chirurgicale, în anumite condiții, evident.
Sursa: Observatorul Român de Sănătate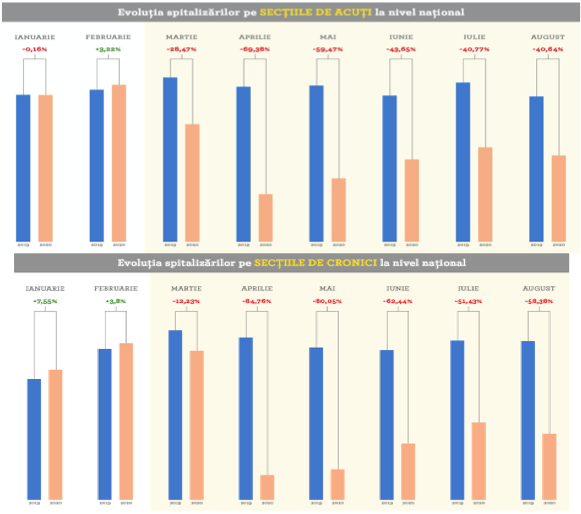
În plus, o mulțime de spitale de elită au fost alocate exclusiv tratării Covid, spitalele de suport rămase neavând condițiile necesare tratării multor boli cronice.
“Rezultă așadar un interval de aproape 2 luni de zile (între 3 aprilie și 29 mai) în care, cel puțin din punct de vedere legal, spitalele desemnate pentru gestionarea COVID-19 au fost obligate să trateze aproape exclusiv bolnavi infectați cu noul coronavirus. În acest interval de timp, numărul spitalelor dedicate COVID-19 a ajuns la 134”, se precizează într-un raport al Observatorului Român de Sănătate (ORS).
Potrivit ORS, includerea în lista spitalelor dedicate COVID-19, în special pentru spitalele de fază I și II, a avut un impact dramatic asupra activității obișnuite a spitalelor. În același timp, activitatea din spitalele non-COVID a fost influențată negativ atât de restricțiile impuse prin instalarea stării de urgență, cât și de restricțiile asupra internărilor și activității din ambulatorii impuse prin ordin al ministrului sănătății.
Așa se face că numărul internărilor la nivel național s-a prăbușit dramatic începând cu aprilie 2020, când s-au înregistrat cu 70% mai puține spitalizări decât în perioada similară a anului anterior. Scăderea s-a mai redus în perioada iunie – august 2020, dar a rămas la jumătatea celei din anul precedent, potrivit ORS.
Iar toți pacienții netratați timp de două luni de “măsuri dure” anti-Covid au avut de suferit, conducând în lunile de vară la ceea ce experții au numit “răzbunarea stării de urgență”.
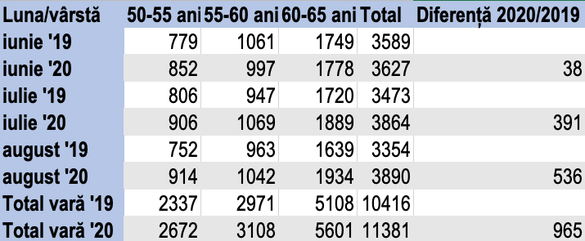
De exemplu, pentru categoria de vârstă 50-65 de ani, din care nu fac parte victimele favorite ale Covid-19, mortalitatea înregistrată în perioada iunie-august a fost cu 10% mai ridicată față de cea din 2019. Respectivele persoane au murit nu cu zile, ci cu ani de zile, singura lor comorbiditate fiind aceea că, panicat de pandemia de Coronavirus, guvernul le-a interzis practic accesul la serviciile medicale.
Analiză ORS pe spitale:
“Institutul Matei Balș (spital COVID fază I) și Spitalul Colentina (spital suport COVID), ambele din București, se numără printre cele mai afectate spitale publice, cu reduceri considerabile (-90%) a numărului de internări în perioada martie – august 2020, față de perioada similară a anului anterior.
Spitalele non-COVID înregistrează și ele reduceri majore ale activității: scăderi între -35% și -79% pentru Institutul Clinic Fundeni, care înregistrează reduceri semnificative inclusiv în numărul intervențiilor chirurgicale pentru pacienții oncologici, între -21% și -68% pentru Spitalul Județean de Urgență Cluj și între -56% și -79% pentru Spitalul Județean de Urgență Iași.
Consecințe ale politicilor publice adoptate:
- Scăderea cu 80% a numărului de internări pentru bolnavii HIV/SIDA. O treime din bolnavii HIV chestionați afirmă că pandemia a afectat negativ calitatea serviciilor medicale primite.
- Scăderea cu 67% a numărului de internări pentru bolnavii de diabet. O treime din bolnavii cu diabet chestionați afirmă că pandemia a afectat negativ calitatea serviciilor medicale.
- Scăderea cu 57% a numărului de internări pentru bolnavii de scleroză multiplă. Trei sferturi din bolnavii chestionați afirmă că pandemia a afectat negativ serviciile medicale.
- Scăderea cu 50% a numărului de internări pentru bolnavii de tuberculoză.
- Scăderea cu 46% a numărului de internări pentru bolnavii cu afecțiuni oncologice.”
Faptul că spitalele private au experimentat scăderi ale activității spitalicești de două ori mai mici decât cele publice este un indiciu în plus că decizia care a condus la majorarea mortalității în lunile de vară a fost una politică și administrativă. Cu alte cuvinte, oficialii au sacrificat bolnavi cronici non-Covid pentru a-i salva pe cei Covid, dar și mai important, credeau ei, sistemul medical.
Sursa: Observatorul Român de Sănătate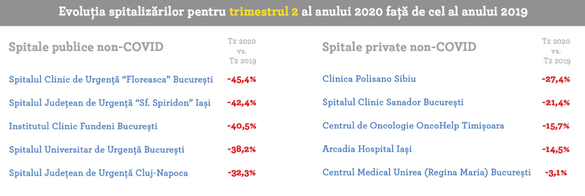
În fixarea lor obsesivă pe pandemia de Coronavirus, guvernanții au ignorat însă faptul că prin limitarea accesului la servicii medicale au cauzat o deteriorare a stării de sănătate a bolnavilor non-Covid cronici (de care guvernanții nu par interesați) și au crescut presiunea asupra unui sistem medical deja suprasolicitat. Și, cel mai important, în pofida faptului că nu-i numără nimeni, morții în exces non-Covid sunt deja de 2 ori mai numeroși decât cei puși pe seama Covid.
Însă este mult mai ușor “să salvezi” vieți purtând public în fața camerelor de luat vederi mască sau amendând și certând populația pentru “indisciplină” decât să realizezi și să recunoști că măsurile anti-Covid adoptate au produs mai multe victime decât virusul. În plus, ascuzându-se în spatele actelor normative impersonale, și unii medici pot dormi liniștiți, nefiind nevoiți să ia decizii de “viață și moarte”, susținând că nu pot trata pacienții pe motiv că n-au testul Covid sau invocând alte protocoale birocratice.
În plus, România nu va fi imună la dura criză economică globală care se prefigurează ca urmare a "reînchiderii" principalelor economii europene. În acel moment vor apărea într-un număr mult mai mare și ceea ce experții numesc "morți ale disperării" (sinucideri, morți cauzate de alcoolism, consum de droguri, etc).