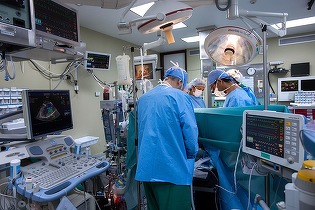
Experiența din pandemia de Covid-19 și mecanismele europene care au fost puse la punct pentru a ajuta statele membre ale UE conduc la o gestionare previzbil mai bună decât în trecut a unei situații de criză, au asigurat autoritățile implicate, la la Profit Health.forum Ediția a XIV-a.
În același timp, însă, jucătorii din domeniu atenționează că spitalele trebuie să aibă proceduri și protocoale de bune practici bine definite, România fiind încă la un nivel incipient.
Conferința a fost organizată cu sprijinul Bristol Myers-Squibb, Crisia Farm și UCB
VIDEO POATE FI VĂZUT AICI
Numeroasele investiții în ambulatorii de specialitate și măsurile de control al infecțiilor implementate în spitale din întreaga țară vor spori reziliența sistemului de sănătate la o posibilă criză de sănătate în viitor, a transmis ministrul Sănătății, Alexandru Rafila. Ministrul a ținut să sublinieze că nu este previzionată, însă, niciun fel de astfel de criză în acest moment.
”Nu aș vrea să sugerăm în vreun fel că ne pregătim de vreo criză în sănătate, pentru că nu este așa. Nu există niciun semnal din acest punct de vedere, dar, sigur, în cazul unor crize viitoare, care pot surveni, așa cu s-a întâmplat de-a lungul deceniilor, secolelor, și România trebuie să fie mai bine pregătită”, a spus ministrul Rafila.
În mod evident, experiența din pandemia de Covid-19 și mecanismele europene care au fost puse la punct pentru a ajuta statele membre ale UE conduc la o gestionare previzbil mai bună decât în trecut a unei situații de criză.
Potrivit ministrului, gestionarea crizei generate de pandemia cu noul coronavirus a dovedit importanța accesului la servicii de sănătate și la serviciile de sănătate ambulatorii, care începând cu anul 2022 s-au dezvoltat extrem de mult, preluând sarcina de pe spitale.
”Odată cu începutul anului 2022 și cu extinderea acestor servicii smbulatorii, pe care am reușit să le punem în funcțiune înbtr-un timp relativ scurt, greutatea pe spitale s-a redus foarte mult. S-a redus foarte mult mortalitatea și am intrat într-o zonă de normalitate, inclusiv a vieții economice și sociale, ceea ce nu cred că este un lucru mic”, a arătat Rafila.
În cerea ce privește reziliența și pregătirea sistemului pentru viitor, ministrul Rafila a menționat, pe lângă investițiile în ambulatoriile de specialitate, controlul mai bun al infecțiilor intraspitalicești: ”În mod evident că investițiile pe care le facem în această perioadă, și mă refer aici la numeroasele ambulatorii de specialitate care se dezvoltă în țară, îmbunătățirea condițiilor în cee ce privește controlul infecțiilor – și aș vrea să vă precizez că probabilitatea cea mai mare legată de o criză majoră de sănătate este în legătură directă cu bolile transmisibile, nu cu alt timp de patologie -, măsurile de control al infecțiilor sunt mult mai bune sau devin mult mai bune, multe spitale din România, peste 100 de spitale au implementat astfel de programe finanțate de Guvernul României”.
La acestea, se adaugă finanțarea și creșterea capabilităților în domeniul tearpiei intensive.
”Sunt doar câteva lucruri pentru care cred că o să gestionăm mai bine o viitoare criză, sper ca ea însă să nu vină, dar asta nu înseamnă să nu fim pregătiți”, a arătat ministrul Sănătății, Alexandru Rafila.
Investiția în zona de infrastructură medicală trebuie să rămână o prioritate, iar la nivel de guvernanță trebuie să existe o continuitate a politicilor de sănătate indiferent de schimbările politice, pentru ca sistemul să facă față cu succes unor viitoare crize, a transmis Prof. Dr. Diana Loreta Păun, consilier prezidențial pentru sănătate publică, Administrația Prezidențială.
Prof. Dr. Loreta Păun a arătat că trei piloni principali contribuie la rezliența sisemului de sănătate: autoritățile, cadrele medicale și accesibilitatea la serviciile medicale.
”Cred că e foarte important ca la nivel de guvernanță să existe o continuitate a politiciilor, a strategiilor, indiferent de schimbările politice care se întâmplă periodic, conform calendarului electoral. Când vorbim despre sistemul de sănătate trebuie să existe un fir roșu, o continuitate, o adaptare, care să permită în orice context un răspuns la criză care să fie unul protectiv, iar când vorbim de guvernanți ne referim nu numai la strategii și politici publice, ne referim și la modul în care se investesc banii”, a spus Loreta Păun.
Aceasta a vorbit, totodată, despre importanța asigurării tuturor condițiilor pentru ca sistemul de sănătate să aibă resurse umane bine pregătite și care să evite riscul de burn out.
În ceea ce privește accesibilitatea la serviciii medicale, consilierul prezidențial a arătat că trebuie făcute demersuri pentru a acoperi toate zonele țării în egală măsură.
”Accesibilitatea la servicii trebuie să fie o prioritate. Există mari disparități între accesul la servicii medicale pe teritoriul României, ori în condiții de criză devine și mai dificil să acoperi toate zonele țării în mod egal. Deci, pe timp de liniște ar trebui să ne pregătim pentru un sistem de intervenție care să aibă în vedere toată populația țării în egală măsură”, a subliniat consilierul prezidențial.
Pandemia de Covid-19 a fost o experiență din care am învățat în primul rând că trebuie să prevenim și că a preveni este extrem de important, iar o a doua lecție ține de importnața investițiilor în sănătate.
”Trebuie să învățăm că investiția în zona de infrastructură trebuie să rămână o prioritate, pentru că fără echipamente, fără materiale sanitare, nu putem să acordăm servicii medicale de calitate”, a afirmat Loreta Păun.
Pandemia a sublinit și importanța investițiilor crescuteîn inovație și în cercetare, care înseamnă, de fapt, accesul la noi medicamente în timp util.
România nu mai are niciun euro disponibil din creditele de angajament pentru Sănătate din PNRR, deoarece toate contractele prevăzute în program au fost deja semnate, spune Alexandru Rogobete, secretar de stat în Ministerul Sănătății.
„În ultimii trei ani de zile, pot spune că s-au investit în sistemul de sănătate peste 12 miliarde de lei. Vorbim aici de fonduri, credite de angajament și bani concreți care au fost alocați spitalelor, unităților sanitare și autorităților locale, acolo unde a fost cazul. Contracte de finanțare concrete au fost semnate și toate sunt în desfășurare.
În momentul de față, Ministerul Sănătății gestionează peste 3.200 de contracte de finanțare PNRR, pe toate palierele. Pot da exemple concrete de lucruri care s-au realizat. Investițiile sunt împărțite în trei mari categorii: zona prespitalicească (medicina de familie, centrele comunitare integrate și ambulatoriile de specialitate, atât de necesare), zona intraspitalicească (construcția de spitale noi, reabilitarea și dotarea celor existente) și digitalizarea.
În zona intraspitalicească, există două categorii de spitale noi: spitale nou înființate, cum ar fi Institutul Regional de Oncologie din Timișoara, și spitalele regionale care, deși păreau imposibil de realizat, sunt acum în construcție. De exemplu, în Târgu Mureș s-a construit primul centru pentru copii. La cele trei spitale regionale (Iași, Cluj, Timișoara) au început lucrările anul trecut. În aceste cazuri, se construiesc noi structuri monobloc în curțile spitalelor existente, urmând ca activitatea să fie mutată în clădirile noi din cele vechi, care vor fi ulterior reabilitate.
Lucrările sunt în desfășurare, iar unele proiecte sunt deja avansate. De exemplu, Spitalul Județean din Bistrița va fi dat în folosință în ianuarie anul viitor. Centrul de patologie cerebrovasculară din Cluj-Napoca se află în plină desfășurare, iar centrul de arși din Timișoara avansează, lucrându-se deja la etajul 5, inclusiv la heliport. Spitalul de Reumatologie de la Marie Curie și alte spitale regionale sunt în diferite stadii de construcție. În plus, centrele de politraumă din Cluj, Brașov, Sibiu și Pitești sunt într-un stadiu avansat, unele fiind deja finalizate. 7 centre de radioterapie au fost date în folosință anul trecut, iar ultimul dintre ele, la Ploiești, urmează să fie finalizat în curând.
A treia componentă importantă din PNRR este digitalizarea. Aceasta include patru mari proiecte: creșterea capacității sistemului informatic al CNAS, digitalizarea Ministerului Sănătății și a instituțiilor subordonate (unde toate cele 89 de proiecte sunt în implementare), digitalizarea fluxurilor administrative și medicale (în special pentru specialitățile tehnologizate, cum ar fi ATI și radiologia), și realizarea unui sistem național unic de telemedicină. În acest sens, 207 spitale beneficiază deja de fonduri din PNRR.
Un aspect important de subliniat este că Ministerul Sănătății nu mai are niciun euro disponibil din creditele de angajament, deoarece toate contractele prevăzute în PNRR au fost deja semnate. Așadar, nu vom returna niciun ban din partea sănătății. Fondurile din PNRR sunt nerambursabile.
Desigur, au existat și situații în care unele proiecte s-au blocat din cauza procedurilor, însă până în prezent nu există proiecte complet blocate, fără speranță de finalizare până la termenul din iunie 2026. Unele proiecte au avansat mai bine, iar altele s-au împotmolit, dar gestionarea unui portofoliu de 3.200 de proiecte implică inevitabil și dificultăți.
Nici măcar noi, la început, nu credeam că aceste spitale se vor construi atât de rapid. Totuși, iată că anul viitor vom avea spitale noi funcționale. Este important să nu existe blocaje, iar acolo unde ele apar, să ajutăm pentru deblocarea situațiilor”, a declarat oficialul guvernamental.
Prof. Dr. Carmen Orban, Consilier de Stat în cadrul Cancelariei Prim-Ministrului, Șef Clinică ATI, Spitalul Universitar de Urgență București, a dezvăluit că urmează să aibă loc inaugurarea unei noi fabrici de medicamente la Turda - o importantă investiție germană a companiei Stada, care a beneficiat și de ajutor de stat.
Profit.ro a relatat că germanii de la Stada se apropie de lansarea în România a primei fabrici de medicamente dezvoltată de la zero în ultimii 30 de ani, iar în această vară au publicat și anunțuri de angajare.
La începutul anului 2022, compania a anunțat că ridică în România prima fabrică de medicamente dezvoltată de la zero. Proiectul de la Turda, județul Cluj, reprezintă o investiție de peste 50 de milioane de euro, finanțată parțial printr-un ajutor de stat.
”Sunt invitată să particip la inaugurarea unei noi fabrici de medicamente la Turda. Este o fabrică cu o investiție nemțească, este o fabrică mare în care s-au investit foarte mulți bani și care a primit și ajutor de stat”, a anunțat Prof. Dr. Carmen Orban.
Consilierul premierului petru sănătate publică a făcut acest anunț în contextul în care a subliniat importanța aprovizionării cu medicamente în contextul unei eventuale crize sanitare.
”Este important să avem o aprovizionare cu corectă cu medicamente și cu dispozitive și echipamente medicale și aici rezerva strategică ar trebui să existe și să fie actualizată din timp, astfel încât să fim permanent pregătiți”, a spus Prof. Dr. Carmen Orban, menționând necesitatea dezvoltării capacităților de producție națională.
În această privință, a revigorării producției de medicamente din România, consilierul prim-ministrului a arătat că perspectivele sunt pozitive.
”Deja suntem pe drumul bun și chiar dacă nu aș vrea să nominalizez, nu pot să nu aduc aminte despre Antibiotice Iași sau despre Terapia Cluj. Sunt fabrici care merg foarte bine și cu siguranță ele pot fi bune modele”, a spus Carmen Orban, care a anunțat apoi inaugurarea fabricii de la Turda.
”Lucrurile se mișcă în zona aceasta. poate că nu este suficient. dar suntem pe drumul bun Eu am speranță pentru că văd că se întâmplă foarte multe lucruri pozitive”, a conchis Prof. Dr. Carmen Orban, consilierul prim-ministrului.
Sectorul sanitar din România s-a schimbat mult în bine în urma investițiilor realizate în ultimii ani, dar cheltuielile din PIB alocate acestui sector se află la jumătatea mediei UE, a transmis Cătălin Radu, director general al Bristol-Myers Squibb Romania.
"Cu mâna pe inimă pot să spun că s-au schimbat multe în bine în sectorul sanitar. România a plecat de foarte, foarte de jos în ceea ce privește investițiile în sănătate. Alături de țările baltice, România a făcut, de departe, cel mai mare salt la capitolul cheltuieli în sănătate din PIB. Suntem într-un an electoral cu care ne vom mai întâlni peste vreo 20 ani, toate tipurile de alegeri se vor întâmpla în acest an, și cred că este nevoie de un angajament politic foarte ferm, un angajament politic care să pună educația și sănătatea în tandem, pentru că ele nu merg una fără alta, ca pe o prioritate națională, ca o prioritate strategică a României, este o investiție în capitalul uman al acestei țări. Fără un capital uman sănătos, productiv, talentat și educat, România nu va putea să facă progresul pe care și-l dorește", a spus Radu.
România a progresat foarte mult în privința indicatorilor macroeconomici și a prins din urmă state ca Portugalia și Polonia, dar "mai are de lucru".
"Aș vrea ca toți cei care au putere de decizie în țara asta să înțeleagă că, într-adevăr, și în sănătate lucrurile merg mână în mână. O finanțare adecvată, care înseamnă să ajungem într-un termen rezonabil la media europeană, acum fiind la 4-5%-6%, iar Europa este undeva la 9-10-11%. Practic, suntem la jumătate sau la mai puțin de jumătate. Pe cap de locuitor, cheltuiala este undeva la 40% față de media europeană. Deci mai avem de investit", a subliniat reprezentantul Bristol-Myers Squibb Romania.
El a adăugat că România are nevoie de o reformă în domeniul sănătății.
"Am auzit de multe ori afirmația "băgăm bani ca într-o gaură neagră fără reformă". Nu-i adevărat. Se vede că s-a investit în sănătate. A crescut speranța medie de viață, ne apropiem de UE, a crescut standardul tratamentului în sănătate, dar reforma este absolut necesară. Una fără alta nu se poate, trebuie să le facem pe amândouă. Dacă la cheltuiala pe cap de locuitor suntem la 40% față de media UE, la spitalizare suntem la 67%. Proporțional, România bagă mai mulți bani în componenta de spitalizare sau tratament spitalicesc, în timp ce în prevenție băgăm doar 25% față de media europeană. În ambulator, diferența procentuală este și mai mare, respectiv 17% din cheltuielile de sănătate în România versus 28% din cheltuieli de sănătate în UE. Avem de transformat câteva capitole, care necesită un angajament politic foarte ferm, transpartinic și cred că lucrurile pot sta după aceea mult mai bine", a mai spus Radu.
În opinia acestuia, România a dovedit că funcționează mai bine când îi ajunge cuțitul la os.
"Am intrat într-o criză (COVID - n.r.) aproape nepregătiți, dar am reușit să rezolvăm această componentă. Ne trebuie agilitate în învățare. După 6 luni de la declanșarea COVID-ului, Franța avea rate de externare după intubare de aproape 80%. România avea rate mult mai mici. România face pași înainte, asta-i clar, investește în sănătate, dar lucrurile nu sunt perfecte din prima zi, ar fi anormal să fie așa, dar pentru a-i prinde pe ceilalți din urmă trebuie să începem de undeva și trebuie să mergem cu niște pași mai rapizi", a subliniat reprezentantul companiei.
Toată lumea trebuie să știe în primul rând ce are nevoie farmacistul ca el să poată fi un adevărat pilon și o adevărată structură de rezistență în cadrul unei crize în susținerea autoritățiilor, spune Cosmina Bengescu, PHD Senior Compounding Pharmacist și CEO Crisia Farm.
Farmacistul, adaugă ea, are nevoie în principal de recunoaștere și de stabilitate, astfel încât să poată funcționa într-un mediu reglementat și predictibil.
„Dacă ar fi să vorbim despre recunoaștere, aș aduce în prim plan statutul farmacistului, care e un profesionist alături de medic, de alți experți din domeniul medicamentului și care împreună sunt parteneri și oferă servicii medicale în sistemul de sănătate. Evident că farmacistul face cu totul și cu totul alt lucru față de ce face medicul la ora actuală. Farmacistul face o îngrijire personalizată, dar face acest lucru în primul rând prin accesibilitatea sa pentru că este mult mai ușor să ajungi la farmacist, decât să ajungi la medic”, mai spune aceasta
În ceea ce privește stabilitatea, continuă ea, farmaciștii își doresc un cadru predictibil în care să poată funcționa.
„La ora actuală noi funcționăm pe Legea 266, care a fost urmată de ordinul ministrului 2382 din 2021 care reglementează și aprobă metodologia de implementare a serviciului farmaceutic, precum și normele serviciului farmaceutic. Pentru noi, aceasta a fost ca un plus pentru că ne-a readus o reconsolidare a poziției farmacistului în sistemul sanitar. În esență, ne sunt recunoscute competențele care sunt relevante în aducerea de soluții într-un context de criză sanitară și pot face diferența în tratarea pacienților”, precizează Cosmina Bengescu.
CEO-ul Crisia Farm subliniază și importanța pe care o va avea ghidul de bune practici farmaceutice în sistemul farmaceutic, care urmează să se implementeze.
„Ne așteptăm ca acest ghid să îndrume și să reglementeze calitatea și siguranța preparatului magistral în laborator, să-l promoveze și nu să-l limiteze. Să nu uităm cât de important este preparatul magistral în laborator, care, în realitate, este esența profesiei noastre de farmaciști. Trebuie să ne gândim la farmacia cu receptură ca fiind parte integrată în medicina modernă și în medicina personalizată, care nu e doar un trend, ci o alegere pe care medicii au făcut-o și au nevoie de farmaciști să vină cu soluții.
Într-un caz de criză, când poate medicamentele nu sunt disponibile, noi, farmaciștii colaboratori, putem să suplinim lipsa de medicamente, putem prepara, putem asigura în momentul în care există o discontinuitate temporară unui medicament, să venim să ajutăm sau putem să facem ceea ce știm mai bine, și anume să adaptăm tratamentele pacienților dumnealor”, mai spune Cosmina Bengescu, adăugând că farmaciile cu receptură nu sunt doar un simplu suport al medicilor și pacienților, ci fac parte din toată structura și toată infrastructura medicală.
„Atunci când toate spitalele erau pline, când camera de gardă era ticsita de pacienți, noi am stat acolo și am fluidificat absolut tot ceea ce a ținut de circuitul pacientului pentru că i-am oferit suport, consiliere și, totodată, am și stopat abuzul de medicamente, pentru că în perioada respectivă, auto-medicația era în floare.
Am reușit prin prepararea tratamentelor magistrale să reducem povara asupra sistemului fondului public de sănătate pentru că tratamentele de laborator nu sunt incluse în schemele de compensare, asta însemnă că, într-o situație de criză, când bugetul poate e sub presiune, când el trebuie redirecționat către anumite cazuri de urgență, noi, prin prepararea tratamentelor de laborator, nu am pus presiune asupra sistemului bugetar de sănătate”, mai spune Cosmina Bengescu.
„Noi farmaciștii în general suntem acei eroi tăcuți cărora poate nu li s-a auzit glasul, dar am făcut extrem de multe pentru pacient și am dovedit că într-un context social fragil, cum a fost în pandemie, am fost alături de autorități și am făcut față unei crize sanitare și am fost parteneri de încredere, am venit cu soluții eficiente și rapide”, completează ea.
CEO-ul Crisia Farm mai afirmă și că, în ultima perioadă, prepararea medicamentelor a luat avânt, pentru că este nevoie de medicină personalizată și soluții.
„E foarte greu să-ți faci o auto-medicație în momentul în care vrei să iei un preparat magistral, pentru că acesta se dă strict pe prescripție medicală. În esență, cumva dezvoltarea aceasta a farmaciilor cu receptură nu aduce decât lucruri benefice pentru pacient”, adaugă aceasta.
România a luat 6 avize formale în procesul de aderare la OCDE din 26 necesare. Un aviz de luat rămâne pe Sănătate, unde se vor evalua experiențele și rezultatele raportate de pacienții cu afecțiuni cronice. Această inițiativă va permite statului să înțeleagă mai bine experiențele pacienților români, a anunțat Luca Niculescu, secretar de stat în Ministerul Afacerilor Externe (MAE).
„Cel mai important obiectiv al României, după aderarea la NATO și Uniunea Europeană, este aderarea la OCDE. Din când în când, venim aici pentru evaluări și pentru dialog cu reprezentanții OCDE. Procesul de aderare la OCDE este subiect extrem de important pentru noi toți, în special în domeniul sănătății.
OCDE are drept misiune promovarea politicilor care sprijină nu doar bunăstarea economică, ci și pe cea socială. Pune accent pe dezvoltarea unor sisteme de sănătate durabile și accesibile pentru toți, prin îmbunătățirea eficienței și echității în furnizarea de servicii medicale. De asemenea, organizația susține integrarea inovației și cercetării pentru a răspunde provocărilor globale și pentru a îmbunătăți rezultatele sanitare.
În ceea ce privește aderarea la OCDE, avansăm într-un ritm bun. Până în acest moment, am obținut șase avize formale, ceea ce înseamnă practic închiderea a șase capitole din cele 26 necesare. În domeniul sănătății, România a furnizat experților OCDE informații complexe prin intermediul numeroaselor chestionare primite. În iunie 2024, Ministerul Sănătății a găzduit o misiune OCDE în domeniul politicilor de sănătate, cu participarea experților din comitetul de evaluare. Informațiile colectate au fost folosite pentru redactarea unui raport pe sănătate, care va fi baza pe care va fi evaluată țara noastră în următoarele luni.
Un exemplu concret de progres este participarea României la inițiativa OCDE "PaRIS" (Patient-Reported Indicator Surveys), lansată în 2017. România este prima țară non-membră OCDE invitată să participe la acest proiect, angajându-se astfel într-un cadru global pentru evaluarea experiențelor și rezultatelor raportate de pacienții cu afecțiuni cronice. Această inițiativă ne va permite să înțelegem mai bine experiențele pacienților români și să alocăm resursele în mod eficient, contribuind astfel la îmbunătățirea calității serviciilor medicale.
Un alt exemplu de progres este Strategia Națională de Digitalizare în Sănătate, la care Ministerul Sănătății lucrează cu sprijinul OCDE. Această strategie va marca un pas esențial în modernizarea sistemului medical din România, utilizând tehnologii avansate precum telemedicina și interoperabilitatea datelor. Digitalizarea va facilita accesul la servicii medicale de calitate, va reduce erorile și va optimiza gestionarea resurselor.
Aceste progrese sunt în conformitate cu recomandările OCDE și vor sprijini tranziția României către un sistem de sănătate mai eficient, centrat pe nevoile pacienților”, a declarat Luca Niculescu.
OCDE este un for interguvernamental care are ca obiect de activitate identificarea, diseminarea și evaluarea aplicării politicilor publice optime pentru asigurarea creșterii economice, prosperității și dezvoltării sustenabile în rândul statelor membre, precum și la nivel global.
OCDE este continuatoarea fostei Organizații Europene pentru Cooperare Economică (OECE), fondată în 1948 pentru a pune în aplicare Planul Marshall, finanțat de SUA pentru reconstrucția continentului european după cel de-al doilea război mondial.
Cei 38 de membri ai OCDE sunt state dezvoltate, deținând cca. 70% din producția și comerțul globale și 90% din nivelul mondial al investițiilor străine directe.
România și-a depus oficial candidatura pentru aderarea la OCDE cu ocazia exercițiilor anterioare de extindere, respectiv în aprilie 2004 și noiembrie 2012, și a reînnoit-o anual începând cu 2016. La 25 ianuarie 2022, Consiliul OCDE a decis demararea discuțiilor de aderare cu toate cele 6 țări aspirante – (în ordine alfabetică) Argentina, Brazilia, Bulgaria, Croația, Peru și România.
România a făcut progrese importante în ce privește tratamentul bolilor infecțioase și cronice și este pregătită pentru a face față unor eventuale crize sanitare, însă mai are foarte multe lucruri de rezolvat pentru a asigura un acces cât mai bun al populației la servicii medicale, a transmis Prof. Dr. Adrian Streinu-Cercel, președinte al Comisiei pentru sănătate din Senatul României,. Potrivit acestuia, sunt probleme noi care apar, cum ar fi cea a identificării consumatorilor de droguri, în cazul cărora abordările medicale ar putea fi diferite, subfinanțarea, dar și accesul derficitar al locuitorilor din rural la sistemul de sănătate.
"În momentul de față, sistemul sanitar din România a făcut progrese fantastice, atât pentru patologia acută, cât și pentru cea cronică. Suntem pregătiți, cel puțin în problema crizelor sanitare cu componentă epidemiologică, respectiv a bolilor infecțioase, România are nouă centre regionale cu care intră în această bătălie. Ele sunt formate la nivelul centrelor universitare, acolo unde considerăm că există cel mai ridicat nivel al cunoștințelor științifice din domeniu, și, ca atare, din acest punct de vedere, este un lucru foarte bun. Noi am intrat cu aceste centre regionale încă din 1998, când am creat rețeaua pentru HIV/SIDA și boli infecțioase, și a funcționat foarte bine, dovadă că problematica HIV este foarte bine ținută sub control de către România, motiv pentru care a și fost lăudată de foarte multe ori pentru această situație. În momentul de față, lucrurile sunt foarte bine ținute sub control", a spus Streinu-Cercel.
România a făcut progrese importante și în ce privește combaterea virusului hepatic, dar și în problematica bolilor cronice, cum este cancerul.
"De asemenea, am făcut progrese fantastice, mult mai mari decât au făcut alte țări cu bugete și fonduri importante, vezi infecția cu virus hepatitic C, unde România s-a înrolat foarte bine și a făcut acele contracte cost/volum/rezultat. La începutul acestor contracte, eficacitatea terapiilor cu medicamente direct active împotriva virusului hepatic C a fost de 99,32%. În momentul de față suntem pe la 98% eficacitate a eradicării infecției cu virus hepatic C și lucrăm intens la problematica sechelelor lăsate în urma acestor infecții. De asemenea, pentru virusul hepatic B, România iarăși este un exemplu, pentru că în 1996 am introdus vaccinarea la nou-născut, astfel încât incidența globală a virsului hepatic B practic s-a prăbușit la nivelul României", a declarat acesta.
"Noi am luat în calcul modalitatea de intervenție în problematica acută a bolilor infecțioase, dar și problematica bolilor cronice. Și, vedeți, avem un plan național de luptă împotriva cancerului și acest plan național a început să dea roade foarte frumoase. De asemenea, Guvernul a venit cu un program de radioterapie în boala oncologică, lucru iarăși foarte bine primit. Când iei fiecare palier în parte și încercăm să venim cu soluții concrete și imediate, pe de o parte, și altele de perspectivă. Dacă vorbim și de cele de perspectivă, la institutul oncologic Fundeni se construiește deja un buncăr pentru protonoterapie și s-ar putea ca, într-un an, un an și jumătate, să avem la dispoziție și această tehnologie foarte importantă", a a afirmat oficialul.
Rămân multe probleme de rezolvat - de la pacienții consumatori de droguri la subfinanțare
Una dintre problemele cu care se confruntă sistemul de sănătate este aceea a pacienților consumatori de droguri, în cazul cărora medicii nu află întotdeauna la timp. Lipsa acestei informații poate avea ca efect mascarea unor aspecte clinice importante, atrage atenția medicul.
"Ce avem acum și trebuie să facem față și să găsim alte modalități de lucru, este problematica drogurilor de administrare intravenoasă. Aici lucrurile sunt abia la început din punct de vedere al managementului acestei situații. Se lucrează în plan legislativ, în plan educațional și în plan medical, pentru că trebuie să și recunoști o persoană care se droghează, pentru că ea nu vine să-ți bată la ușă și să-ți spună <<Vezi că eu sunt un utilizator de droguri>>. Tu, ca medic, trebuie să ai prezența de spirit și flerul necesar să identifici aceste persoane, pentru că în spatele unui astfel de persoane se află o imunodepresie severă. Ori, acea imunodepresie severă maschează foarte multe dintre aspectele clasice clinice în domeniul patologiei, atât acute, cât și cronice", a declarat Streinu-Cercel.
O altă problemă majoră este cea a finanțării din domeniul sănătății, România fiind una dintre țările UE care alocă bani puțini raportat la populație și la câți pacienți trec prin sistemul de sănătate.
"Acoperim foarte multe zone și sunt de părere că, în contextul în care bugetul nostru este acela care este la Sănătate, facem mult mai multe lucruri decât țări care au bugete mult mai mari pe sănătate. Evident că ne dorim lucruri fantastice, dar în același timp trebuie să fim conștienți de ceea ce avem. Și cu ce avem trebuie să rezistăm oricărei agresiuni din punct de vedere microbiologic, că vorbim aici de crize sanitare. Dar, în același timp, să ne pregătim și din punct de vedere al medicației care trebuie asigurată acestor pacienți. În momentul de față există un grup care se ocupă de medicamentele minime obligatorii și din acest grup fac parte România, Franța și Malta. Așteptăm să vedem o declarație cu privire la modul în care putem să intervenim și să asigurăm acele medicamente care pot să facă oricând obiectul unor crize sanitare", a spus acesta.
De asemenea, un alt aspect important pentru ca sistemul de sănătate să poată funcționa cât mai bine, este accesul la aceste servicii, precum și diagnosticarea și tratarea cât mai rapidă.
Provăcări importante în această privință persistă în mediul rural și în orașele mici.
"Se mișcă palierele din foarte multe puncte, atât din punct de vedere clinic, cât și terapeutic, și avem nevoie ca și din punct de vedere al diagnosticului să fim foarte aproape de pacienții noștri. Eu sunt optimist din acest punct de vedere, consider că România își face bine treaba. Evident că sunt foarte multe lucruri care trebuie rezolvate, cum este medicina de la nivel rurual și al orașelor mici, dar toate vor face subiectul unor analize cât se poate de concrete și a unor măsuri care se vor impune la momentul respectiv. Noi ne concentrăm atenția asupra modului în care pacienții pot ajunge la serviciile medicale pe care sistemul le poate oferi. Pentru că nu întotdeauna pacienții ajung să acceseze serviciile medicale, deși ar fi nevoie de ele și au și posibilitatea să o facă. Sistemul rural este unul în care accesul la serviciile medicale este mult redus. Și, aici ne gândim, ați vzut că a apărut și legislație cu telemedicina, astfel încât să dăm posibilitatea medicului care este în aria respectivă să primească informațiile necesare de la persoanele care ar putea să devină pacienți, astfel încât intervenția din punct de vedere al diagnosticului și al terapiei să fie una cât mai rapidă cu putință. Și vedeți că acum există standarde care se pun pe tapet, anume timpul scurs de la momentul la care s-a pus un diagnostic și până când pacientul intră în terapie", a explicat medicul.
Cu cât timpul între diagnostic și tratament este mai scurt, cu atât reziliența sistemului de sînătate este mai bună, a spus Streinu-Cercel.
“Nu ploua deloc când Noe și-a construit arca!” semnalează Prof. Dr. Dorel Săndesc, Manager, Spitalul Clinic Județean de Urgență Timișoara, Prorector UMF Timișoara, Președinte, Comisia ATI a MS, Prim-Vicepreședinte Societatea Română de ATI, arătând că dezastrele fac parte din evoluția umanității și trebuie conștientizat că vor mai apărea probleme, încă necunoscute la acest moment, astfel că este necesară o pregătire din timp.
A amintit că, în perioada pandemiei de COVID, propunerile sistemului medical au fost ascultate de autorități și au depășit rapid birocrația, în schimb acum unele dintre idei sunt ignorate și rămâne, de exemplu, o finanțare deficitară pentru spitalele mari și strategice, ceea ce nu le permite să fie total pregătite în eventuale situații speciale.
Radu Gănescu, Președinte, Coaliția Organizațiilor Pacienților cu Afecțiuni Cronice din România (COPAC), a arătat importanța asigurării unui acces mai facil la servicii medicale, în principal al persoanelor din mediul rural, dar și crearea unui program de vaccinare, ca etapă a prevenției.
A punctat însă că acest lucru ține și de o educare a populației, astfel încât oamenii să meargă la medic cel puțin o dată pe an pentru investigații, nu doar atunci când au probleme de sănătate.
Valentin-Florin Ciocan, Președinte, Autoritatea Națională de Management al Calității în Sănătate (ANMCS), a arătat că spitalele trebuie să aibă proceduri și protocoale de bune practici bine definite, România fiind încă la un nivel incipient.
“Toată lumea vorbește despre inteligența artificială, despre inovații tehnice, despre medicamente inovatoare și noi suntem încă la nivelul de a învăța să ne spălăm pe mâini. Suntem destul de urmă în a accepta unele realități”, spune acesta.
Semnalează și faptul că sunt multe plângeri legate de probleme de comportament față de pacient, care nu țin de finanțare, ci de educare.
Prof. Dr. Simin Aysel Florescu, Manager, Spitalul Clinic de Boli Infecțioase și Tropicale Dr. Victor Babeș, arată că personalul medical este aproape suficient din punct de vedere numeric, dar mai trebuie îmbunătățite unele aspecte legate de calitatea acestuia.
Suntem încă departe de ceea ce înseamnă o finanțare eficientă la nivel de spital, semnalează aceasta.